Situación de partida
La llegada de la COVID-19 vino a mostrar las carencias que el modelo residencial actual presenta1-5, tanto estructurales como funcionales, y ha expuesto las deficiencias de inversión de la mayoría de estos centros, así como la escasa coordinación con los servicios sanitarios, que, a su vez, tampoco fueron capaces de reaccionar a tiempo para proporcionar la atención sanitaria necesaria. Este conjunto de deficiencias favoreció la grave situación vivida por las personas mayores institucionalizadas, pues casi la mitad de los fallecimientos por coronavirus en España fueron de personas que vivían en residencias1,4,5.
Resulta importante dimensionar el impacto de la crisis en España, donde las personas mayores de 65 años que viven en una residencia son menos del 4% y sobre la población general suponen un 1%, pero, entre marzo de 2020 y febrero de 2021, esta población contribuyó con 30.117 defunciones de las 69.609 que ocurrieron en los primeros 12 meses de la pandemia, un 43% del total1.
Al inicio de la pandemia, contábamos con 384.251 plazas en residencias, siendo la ocupación media del 85% (unas 326.613 personas mayores), en su mayoría mujeres (71%) y mayores de 80 años (79%)2,6.
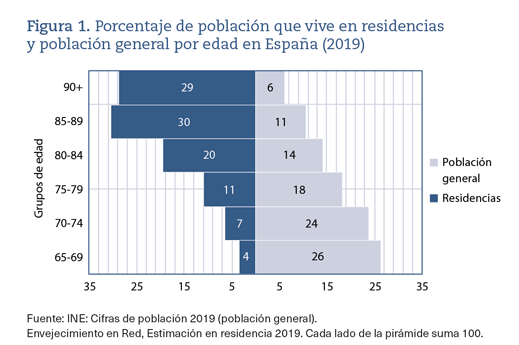
La principal característica demográfica de la población que vive en residencias es su mayor envejecimiento (figura 1), y se asocia a una elevada dependencia en cuidados, fragilidad, alta prevalencia de enfermedades crónicas y polimedicación, y todo ello justificaría la calificación de estos centros como sociosanitarios2,6-8. Sin embargo, no disponemos de registros nacionales ni autonómicos oficiales que muestren estos datos y nos permitan conocer el perfil de las personas mayores institucionalizadas y sus resultados en salud, como sucede con la asistencia sanitaria1,7,9,10,11.
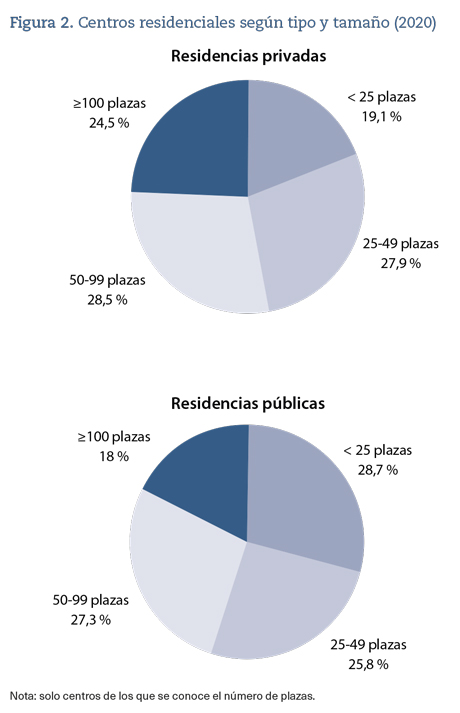
Respecto a los centros residenciales, en España hay registrados 5.567, de los cuales 3.925, el 70,5%, son privados, y 1.642, públicos (figura 2). En relación con su tamaño, un 51% cuenta con más de 100 plazas; un 29%, con 50-99 plazas; un 14%, con 25-49 plazas, y solo el 5% dispone de menos de 25 plazas10.
A nivel europeo, en 2017 había 62.471 establecimientos de cuidados de larga duración, con 3.486.999 camas, siendo el tamaño medio de 56 camas y una cobertura de 3 camas por cada 100 personas de 65 y más años. En España, las residencias tienen un tamaño medio mayor, con 69 camas por centro y una cobertura de 4,2 camas por cada 100 personas mayores de 65 años10. Este dato resulta relevante, ya que el Centro de Documentación y Estudios SiiS, tras monitorizar las cifras de mortalidad en Europa, determinó que, aunque los factores que influyeron en la infección y mortalidad por COVID-19 en residencias fueron variados, resaltan como fundamentales los siguientes aspectos:
- El tamaño de los propios centros. Los centros grandes, con más de 100 plazas, tuvieron mayores tasas de morbimortalidad que los medianos y pequeños.
- El diseño arquitectónico, modelo hotelero, con espacios comunes y salas grandes facilitaron la propagación del virus.
- Las habitaciones compartidas, distribuidas en largos pasillos, dificultaron el aislamiento de las personas contagiadas del resto, fueron confinadas en esas habitaciones durante semanas e incluso meses, con afectación en su estado mental y social
- Los bajos ratios de personal de atención directa junto con la escasez de profesionales cualificados facilitó la propagación del virus. Existen estudios que afirman que la mayor dotación de enfermeras cualificadas contribuye a una menor propagación del virus y de la infección2,12-14.
Tras esta crisis, consideramos que el modelo actual de atención residencial del estado español es un tema que requiere un nuevo abordaje. Diferentes autores1-3,7,15-18 reclaman una profunda e importante revisión que transforme los modos obsoletos de cuidado residencial que existe en nuestro país y que se lleve a cabo un Pacto Nacional para la Dependencia y los cuidados de larga duración que abarque el modelo de atención de las personas mayores institucionalizadas y, también, de quienes residen en sus domicilios, que son más del 96%.
A nivel normativo, hay que resaltar la complejidad y variabilidad existente en la regulación de la atención de los centros residenciales, que es competencia de cada comunidad autónoma. Encontramos importantes y significativas diferencias9 en cuanto a requisitos en estructura, dotación de material y de recursos humanos, funciones de los perfiles profesionales, financiación y acreditación de los servicios. Difieren notablemente en hábitat (rural versus urbano), tipo de instalaciones, características de las habitaciones, capacidad para sectorizar y aislar, grado de atención sanitaria que se presta o profesionalidad de la gestión; incluidas variables claves como la titularidad de las residencias, la financiación de las plazas (pública o privada), los índices de cobertura y ocupación y las características de las residencias. Esta situación lleva asociada diferencia e inequidad entre los usuarios en función de la comunidad en la que residan e, incluso, en función del municipio y centro residencial que le hayan asignado o que haya elegido9-11.
A nivel funcional, en el sector de cuidados residenciales no existe un mecanismo homogéneo de registro de datos entre administraciones ni de actualización de los recursos disponibles tanto a nivel estatal como autonómico, lo que ocasiona dificultades para tener datos de la atención residencial y establecer comparaciones entre comunidades autónomas1,2,12.
Otro aspecto que refleja la situación actual es la escasez de plazas en residencias públicas. La mayoría de los centros son privados (70,5%) y es preciso un pago o copago. Según el IMSERSO, en España el precio anual en 2020 de instituciones públicas y concertadas privadas era de 20.685 euros y 19.324 euros, respectivamente, cifras a las que se debe sumar la diferente aportación de la persona usuaria (40% en concertadas y 36% en públicas)13.
Por otra parte, las ratios de personal de atención directa, gerocultores y auxiliares de enfermería son manifiestamente muy bajos2,12,13,15, y existe escasez de profesionales cualificados, una elevada proporción de contratos temporales (26,8%) o a tiempo parcial (95%), bajos salarios y malas condiciones laborales, y un alto índice de rotación, siendo un sector muy feminizado.
El sistema sanitario público tiene una gran responsabilidad en la magnitud de la crisis en el entorno residencial. La legislación establece que la asistencia sanitaria en las residencias es responsabilidad del sistema sanitario público19. Por lo tanto, la atención sanitaria de las personas institucionalizadas corresponde a los centros de AP y hospitales de referencia. Esta conexión con los servicios sanitarios suele ser deficitaria y muy dispar según las comunidades autónomas7,11. La atención en muchos casos depende del tipo de residencia, de si disponen de personal sanitario, médico y enfermera, y de la coordinación sociosanitaria que tenga establecida cada comunidad autónoma. Existe evidencia respecto a que la pandemia ha causado menos daño allí donde las residencias y la estructura sanitaria estaban bien coordinadas2.
Según la Ley 16/2003, de 8 de mayo, de Cohesión y Calidad del Sistema Nacional de Salud, el médico o médica de familia y el personal de enfermería tienen las competencias para proceder a la atención domiciliaria de todos los pacientes, incluyendo los que viven en centros residenciales. Las gerencias de salud no suelen tener en cuenta a las residencias de la zona para establecer unas ratios de profesionales adecuadas a las necesidades de las personas que viven en ese ámbito y que garanticen los mismos derechos que al resto de la ciudadanía, existiendo diferencia en el acceso a la cartera de servicios, prestaciones farmacéuticas y material centralizado entre los pacientes que están institucionalizados y los que viven en sus domicilios11-13,19,20. Esta desigualdad se ha intentado compensar, en parte, exigiendo a los centros la contratación de profesionales sanitarios, contribuyendo a generar diferencias entre profesionales sanitarios del sector salud y el de servicios sociales, tanto en salarios como en reconocimiento social y formación.
La integración de los servicios sociales y sanitarios surge como la estrategia más eficiente para proporcionar una atención centrada en la persona, integral y global, que permita un mejor abordaje de los cuidados de larga duración. Esto exigiría una legislación específica, una homologación entre profesionales y una cogobernanza social y sanitaria11-13,20. En este sentido, a partir de 2023, Finlandia pasará de la coordinación de servicios sanitarios y sociales a crear estructuras integradas de bienestar (sociales y sanitarias) en los territorios21.
Estrategias y experiencias en la atención a los cuidados de larga duración en las residencias
Actualmente, no existe un modelo unificado en la atención de pacientes que viven en centros residenciales. Queremos exponer algunas experiencias llevadas a cabo en distintas comunidades autónomas que reflejan la diversidad y variabilidad existente, asumiendo que hay limitaciones derivadas de la información disponible, sin pretender ser exhaustivos y reconociendo que se han dado situaciones diferentes que no se exponen aquí.
La AP es el nivel asistencial encargado de garantizar la continuidad de la atención sanitaria a lo largo de la vida del paciente y las comunidades autónomas tienen las competencias para regular la prestación de servicios sanitarios a los centros residenciales, sin perjuicio de una colaboración con el sistema privado de salud u otros servicios contratados por el paciente. La disponibilidad y funciones de los profesionales sanitarios en las residencias son variables. Lo habitual es que los pacientes de las residencias que carecen de personal sanitario propio sean atendidos por AP, ya sea acudiendo al centro de salud (CS) o desplazándose el personal médico o de enfermería a la residencia. En aquellas residencias que sí poseen estos servicios, la médica o médico de familia y el personal de enfermería, en ocasiones, se limitan a facilitar recetas, hacer derivaciones o llevar a cabo otras necesidades burocráticas y, menos frecuentemente, se les solicita la valoración del paciente.
Castilla-La Mancha, desde 2012, está inmersa en una estrategia de integración de los niveles de AP y hospitalaria en una Gerencia Integrada Única de Atención, que teóricamente pretende la transversalidad y continuidad del abordaje del enfermo. Dispone de una historia clínica electrónica compartida, protocolos y guías clínicas consensuadas y la óptima distribución de funciones entre niveles, aunque es muy probable que los logros fueran similares mediante una gestión separada de ambos ámbitos asistenciales.
En 2015, ante un brote de gripe A, se hizo una experiencia de coordinación sociosanitaria entre las residencias de Albacete y la Subdirección de AP de Albacete22, que demostró mejoras en la atención. El objetivo general era identificar las necesidades de atención sociosanitaria, así como definir y consolidar las líneas de actuación que proporcionan a la ciudadanía una asistencia integral, eficiente y de calidad, adaptada a las personas.
El proceso consistió en integrar el sistema sociosanitario público en el servicio de salud y, en el caso de residencias privadas, coordinarse con ellas. Transfirieron la gestión de las residencias públicas a la Subdirección de AP de la Gerencia de Atención Integrada de Albacete, coordinaron los recursos humanos sociales y sanitarios del CS, en cuya zona básica estaba ubicada y elaboraron circuitos de suministros para el material diagnóstico y terapéutico. Con las residencias privadas se establecieron circuitos de coordinación de los mandos intermedios, elaborando protocolos, petitorios de material, de guías farmacoterapéuticas y de pactos de prescripción.
Otra experiencia que ha demostrado mejoras en los resultados de cuidados es el modelo de gestión de casos, liderados por enfermeras, que facilitan la coordinación con los centros y el acceso de las residencias a los servicios de AP. Este es el caso de la unidad de residencias del distrito Málaga-Valle del Guadalhorce en Andalucía2, donde cada residente tiene asignado su médico/médica y enfermera/enfermero del CS y, además, existe personal de enfermería gestor de casos que coordina y supervisa la atención sanitaria a través de visitas programadas y a demanda por parte de la persona usuaria y fomentando la formación continuada del conjunto de trabajadores. Durante la pandemia, este dispositivo permitió la activación temprana de su red de enfermeras para apoyar al personal de las residencias. Los centros asignados al distrito obtuvieron ratios de mortalidad y letalidad de 0,64 y 0,76, respecto a los del total de Andalucía. La experiencia ha sido premiada por el Instituto de Investigación Biomédica de Málaga2,23,24.
En la Comunidad Autónoma de Madrid, durante la pandemia y con la mortalidad más alta en las residencias, se puso en marcha un modelo que parte de la premisa de que las personas mayores residentes en instituciones cumplen criterios de pacientes geriátricos complejos, siendo necesario mejorar la coordinación entre hospitales y residencias, mediante la creación de unidades de Geriatría de Enlace en los hospitales públicos25. Así, la Comunidad de Madrid, durante los primeros meses de la pandemia, creó la Dirección General de Coordinación Sociosanitaria, dependiente de la Consejería de Sanidad, que vino a reforzar los servicios de geriatría con la incorporación de nuevos geriatras (53 especialistas en 19 hospitales públicos) y la misión de mejorar la atención a las personas mayores institucionalizadas mediante la coordinación y la continuidad asistencial entre los hospitales y las residencias.
Las principales actividades que desarrolló la Unidad de Geriatría de Enlace durante la pandemia consistieron en realizar el mapa de las residencias en cada área, atender los nuevos brotes y hacer seguimiento telefónico de pacientes COVID y la valoración clínica del conjunto de residentes. Asimismo, un/una geriatra y un/una enfermera hicieron visitas a las residencias para valorar la derivación hospitalaria, la provisión de medicación de uso hospitalario y las concentraciones de oxígeno. La coordinación con AP y Salud Pública se hizo mediante reuniones telemáticas al inicio y visitas conjuntas a las residencias posteriormente para la evaluación conjunta de las residencias y formación de sus profesionales.
Tras la pandemia, la Comunidad de Madrid mantiene esta Geriatría de Enlace, proponiendo como actividad no-COVID la teleconsulta sobre patología habitual, la coordinación telefónica, la revisión de medicación, la telemedicina, el correo electrónico y la coordinación y valoración geriátrica en el servicio de urgencias hospitalario.
A nivel de AP, los CS durante la pandemia se vieron desbordados y sin apenas refuerzos, aun así, en muchos casos atendieron también a sus residencias, y para ello organizaron equipos de profesionales específicos para las residencias. Así, en Madrid, tras la orden del BOCM de 27 de marzo de 2020 para la intervención sanitaria de los centros sociosanitarios (CSS)26, la Gerencia de Atención Primaria de Madrid elaboró un «Procedimiento de valoración e intervención en residencias sociosanitarias por parte de los CS en situación de pandemia COVID-19», cuyo objeto es establecer un modelo de coordinación entre los CS y los CSS públicos, concertados y privados dependientes de la Consejería de Políticas Sociales y Familia de la Comunidad de Madrid. Se constituyeron unos equipos específicos para la atención presencial en las residencias, llamados unidades de atención a residencias (UAR), formados por un o una médico, cuatro profesionales de enfermería y un técnico o técnica/conductor, que llevaron a cabo intervenciones sanitarias en residencias cuando los profesionales sanitarios de las mismas no estaban disponibles (situación de incapacidad laboral, aislamiento) y reforzaron a los CS cuando fue necesario.
Tras 2 años de funcionamiento y con la población en centros residenciales sociosanitarios ya vacunada, la Gerencia Asistencial de AP apuesta por mantener estas UAR, creando el «Plan de desarrollo de las unidades de atención a residencias sociosanitarias (UAR) en atención primaria»27. Bajo este plan, las UAR continúan con la atención al proceso COVID, añadiendo la atención al mayor, la cartera de servicios, la realización de protocolos de procesos asistenciales, docencia e investigación, mediante un contrato programa entre la UAR y la dirección asistencial correspondiente. Las UAR están compuestas por una médica o médico de familia, cuatro profesionales de enfermería y un profesional de farmacia de referencia.
Durante la pandemia también, en la Comunidad Autónoma de Murcia, elaboraron un plan para la atención sanitaria en las residencias y emplearon un teléfono medicalizado 24 horas, utilizando una herramienta de clasificación que indicaba la probabilidad de fallecimiento a los 12 meses. El triaje inicial fue evaluado presencialmente por un médico y los traslados eran aprobados por el médico del teléfono medicalizado siguiendo un modelo de toma de decisiones que garantizase la equidad y proporcionalidad, y asegurase la asistencia, tanto en su hogar como en la residencia o en el hospital. «Los resultados de esta estrategia pueden haber contribuido a que la tasa de hospitalizados COVID en la Región de Murcia fuese menor que la media nacional: 36% en Murcia versus 56,51% en España»28.
En Cataluña, el elevado número de casos y muertos por COVID-19 en las residencias puso de manifiesto las deficiencias en el modelo sociosanitario. Es de interés el artículo publicado en 202129 «La gestión de la pandemia de COVID-19 en las residencias geriátricas de Cataluña», donde se describe la gestión de la pandemia por la COVID-19 durante las cinco primeras olas epidémicas en las residencias geriátricas de Cataluña, presentando y desarrollando los distintos documentos, guías, planes, procedimientos, protocolos, recomendaciones y adaptación de medidas realizadas en Cataluña. En dicho artículo, se divide la gestión de la pandemia en 11 fases y se explica la mejora de la evolución de la pandemia según la implementación de los diferentes planes de contingencia para las residencias:
- En el primer pico epidémico, entre marzo y abril 2020, publicaron las primeras instrucciones con recomendaciones en el acceso y las visitas a las residencias, medidas organizativas y de funcionamiento, así como las medidas para reforzar la prevención.
- En abril de 2020, el gobierno de la Generalitat anunció que el Departamento de Salud asumiría la gestión de las residencias geriátricas que venía ejerciendo el Departamento de Trabajo, Asuntos Sociales y Familia (DTASF), pusieron en marcha un plan de acción para la gestión de las residencias geriátricas basado en una gestión multidisciplinar por parte de los equipos de Atención Primaria y Comunitaria (APIC), el seguimiento epidemiológico de los casos por parte de los Servicios de Vigilancia Epidemiológica Territoriales y el seguimiento de las medidas higiénicas y sanitarias por parte de los equipos de Salud Pública.
- Clasifican las residencias, por un lado, en A, B, C, en función de la existencia o no de profesionales asistenciales y de la existencia de zona de aislamiento de las personas con COVID y, por otro lado, clasifican a los residentes según sus necesidades de ayuda para actividades de la vida diaria y dependencia.
- Establecen circuitos de derivación entre residencias y el resto de los servicios sanitarios (hospital, hotel sanitario) y modifican las funciones de los APIC.
- Elaboran planes de desescalada sectorizando a los residentes según la situación de infección y/o riesgo de infección (zona roja para casos COVID confirmados; zona amarilla para casos COVID sospechosos contactos estrechos y zona verde para residentes sanos y que no son contactos).
- Realizan cribados a profesionales y residentes, intensificando las medidas de prevención y protección de las residencias
- Activa los equipos de intervención rápida territorial incluyendo la llamada a profesionales para cubrir vacantes de personal.
- Verifican el cumplimiento de los planes de contingencia de los 1.647 centros residenciales de Cataluña mediante la incorporación, en octubre de 2020, de 95 trabajadores técnicos y administrativos.
- Refuerzo del personal de las residencias geriátricas y centros con discapacidades mediante el programa temporal (2 años de duración) de febrero de 2021 con la incorporación de 192 profesionales: 108 auxiliares de geriatría, 5 técnicos especialistas en atención a las personas con discapacidad, 38 diplomados en enfermería, 8 fisioterapeutas, 16 técnicos de gestión y 17 médicos.
El rápido desarrollo de la campaña de vacunación permitió controlar la pandemia en los centros residenciales, pero con la explosión de la quinta ola, entre julio y agosto de 2021, se retoman las medidas iniciales, estableciendo un plan de intensificación como cribados periódicos, estudios de contactos, aislamiento de casos, sectorización de las unidades de convivencia, etc.
Por último, en septiembre de 2021 modificaron el plan sectorial para actualizarlo. Se crearon cuatro grupos de residentes: los no expuestos al virus y sin infección (grupo A); los que tenían riesgo de infección COVID (grupo B1); los correctamente vacunados o que habían pasado la enfermedad los 6 meses previos a ser contacto estrecho (grupo B2), y los casos confirmados (grupo C).
A fecha de cierre del artículo29, el 96,08% de los centros son residencias verdes, el 2,84% son naranjas y el 1,07% son rojas. Se concluyó que, en la primera ola, la residencias fueron muy vulnerables, ya que había muchos déficits estructurales, falta de equipos de protección individual y falta de planes de contingencias. Esto hace que sea preciso proteger a sus mayores y plantear todas las reformas necesarias para que no se repita una situación similar a la de esta pandemia.
Los autores de la publicación referida exponen que en julio de 2020 se crea una comisión de investigación sobre la gestión de la pandemia en las residencias geriátricas, aunque a la publicación del artículo (septiembre de 2021) dicha comisión no había presentado sus conclusiones.
Propuestas no implantadas para la atención a los cuidados de larga duración en las residencias
En Valencia, la Sociedad Valenciana de Medicina Familiar y Comunitaria (SOVAMFIC), a raíz de la pandemia, propone reforzar la AP, trabajando unidos los centros residenciales y el sistema público sanitario. Proponen adecuar los recursos humanos a las necesidades de cada residencia y reestructurar la organización de las actividades de los CS, para poder atender longitudinalmente a los pacientes en colaboración con los profesionales de las residencias30. La mejor alternativa para las personas que necesitan vivir en centros residenciales sería el modelo hogar, donde la atención domiciliaria desde los CS incluye a los centros residenciales de la zona, trabajando unidos los profesionales de ambos ámbitos, formados en los síndromes geriátricos y siguiendo el modelo de atención centrada en la persona.
Las personas ancianas de las residencias tendrán acceso a toda la cartera de servicios de AP y hospitalaria, y con la coordinación entre el CS y los profesionales de las residencias, se garantiza mejor calidad de vida y asistencia sanitaria. Se unificaría la historia clínica electrónica, asegurando el seguimiento longitudinal de la asistencia, generando protocolos, circuitos de derivación al hospital, consensuando indicadores para la gestión y prescripción, adecuando el número de profesionales y haciendo los cambios organizativos oportunos. Se destaca la coordinación con salud pública, contando con un plan de emergencias y la participación en formación y actividades educativas y comunitarias. Incluyen la creación de «unidades de soporte no asistenciales» formadas al menos por una médica o médico y una enfermera o enfermero para coordinar la atención entre los centros.
En Castilla y León, el Servicio de Salud de Castilla y León (SACYL) hace unas propuestas al Proyecto de Ley de Atención Residencial de la Comunidad31. Para ello parte de las siguientes afirmaciones:
- El modelo de atención sanitaria, en general, debe responder al modelo centrado en la persona y este mismo modelo es el que debe regir la atención en las residencias de mayores.
- La asistencia sanitaria en los centros residenciales corresponde a la Gerencia Regional de Salud, al igual que la de toda la ciudadanía.
- El modelo residencial debe basarse en el concepto de «cuidados de larga duración».
- La estrategia de atención a las personas mayores en los centros residenciales debe tener en cuenta los principios de equidad, proximidad, seguridad, continuidad asistencial, calidad de vida de las personas y financiación pública de la asistencia sanitaria.
El plan de atención parte de un estudio del estado de salud y necesidades de asistencia sanitaria de las personas ingresadas en las residencias de Castilla y León. Propone un modelo asistencial basado en una atención personalizada, con equipos multidisciplinares donde el personal de atención directa sea proporcionado por el centro residencial, gerocultores y auxiliares de enfermería y terapeutas ocupacionales, mientras que el sistema nacional de salud proporcione los profesionales médicos, de enfermería, psicología y fisioterapia. Esta atención se debe dispensar desde la AP, por corresponder a la Gerencia Regional de Salud la atención sanitaria, aplicando cambios estructurales y funcionales necesarios, sobre todo en cuanto a la estimación de personal de medicina y enfermería, que vendrá determinado por el número de residencias y de residentes y por el grado de dependencia de los mismos.
Las personas institucionalizadas deberán tener un plan individualizado de cuidados gestionado desde la AP por el mismo equipo que da la atención domiciliaria en el territorio, apoyados por equipos para la atención a los residentes con necesidades asistenciales más complejas y contando con profesionales de apoyo a nivel hospitalario, como geriatra, equipos de cuidados paliativos o de hospitalización a domicilio.
Propone que los profesionales sanitarios de las residencias grandes (la mayoría de titularidad pública) puedan integrarse en la AP, y así proporcionar los mismos servicios sanitarios que a las personas atendidas en sus domicilios (empezando por la cartera de servicios de AP), disponiendo de enfermería las 24 horas e instalaciones donde tener en observación o con cuidados especiales a algunos residentes, para evitar ingresos en centros hospitalarios. Incluso, se pretende crear unidades de convalecencia sociosanitaria y/o centros de media estancia, que son espacios mixtos, más asistenciales, útiles en épocas de crisis epidémicas y también como espacios de ingreso intermedio, de media estancia. Indicado en el seguimiento de reagudización de patologías crónicas.
Por último, propone potenciar la tecnología en los centros residenciales para facilitar la comunicación y la coordinación con otros niveles asistenciales y de los residentes con los profesionales y con sus familiares. Se impulsará:
- El acceso a la historia clínica.
- El intercambio de información social y sanitaria.
- El acceso a recetas electrónicas.
- La gestión de pruebas complementarias.
- La interconsulta con AP y con los servicios hospitalarios.
- Las reuniones de coordinación y revisión de casos.
- La conexión directa con servicios sociales.
En Aragón se estableció una comisión de investigación para cambiar el modelo residencial de los mayores y, tras 8 meses de trabajo, se publicaron las conclusiones sobre lo que se debería hacer a través del «Dictamen de la comisión especial de estudio para analizar los criterios que deben regir la reestructuración de la red de centros asistenciales de mayores de Aragón, así como las medidas y modificaciones legislativas y el estudio de viabilidad de las mismas» en el BOA del 14 de abril de 202132, pero casi un año y medio después no se ha hecho nada.
Propuestas desde servicios sociales
En estos últimos 10 años (2010-2020), desde los servicios sociales se comienza a plantear en nuestro país la necesidad de abordar un cambio en el actual modelo residencial. En este período han surgido las primeras iniciativas de cambio de residencias tradicionales a modelos centrados en las personas, optando por diseños «micro» (unidades de convivencia) de ambiente hogareño. Cabe citar experiencias llevadas adelante por la Fundación Matía en el País Vasco o el proyecto En mi Casa, liderado por la Junta de Castilla y León. Ambas son pioneras en nuestro país y están dirigidas a reorientar las residencias tradicionales hacia conjuntos de pequeñas unidades de convivencia, siguiendo el modelo hogareño desde un enfoque de atención centrado en las personas. Experiencias que no son representativas de la generalidad del parque residencial, donde todavía impera un modelo bastante tradicional13,15,17.
Modelos alternativos como las Viviendas de Grupo, que se iniciaron en los países nórdicos alrededor de 1950 y que consisten en agrupar a las personas de los centros en pequeñas unidades de convivencia de 10-12 mayores, formando un hogar junto con el personal de atención directa, con presencia y colaboración de familiares, y el apoyo de un equipo técnico (enfermería, fisioterapia, psicología, etc.). La atención médica a estas viviendas la provee el centro público de salud correspondiente y el hospital2,13,14,17. Las investigaciones muestran mayor satisfacción y más sentido de pertenencia de las personas mayores y sus familias. Además, el equipo de profesionales considera que el entorno favorece la alianza terapéutica, lo que mejora la relación y la atención.
Otro modelo son las viviendas Green House, que comenzaron su desarrollo en Estados Unidos en 20012,13, en el que las personas que residen en este tipo de viviendas reciben más tiempo de atención, experimentan mejor percepción de bienestar y mantienen su capacidad funcional. Además, muestran menores índices de depresión y de úlceras por presión que en las residencias convencionales. Asimismo, la calidad de la atención es mayor, con menos ingresos hospitalarios, consumo de recursos sanitarios y absentismo laboral. Ante la COVID-19, estos alojamientos han mostrado mayor capacidad para contener la expansión del virus y la mortalidad, en comparación con las residencias convencionales. Más de un 90% de estas viviendas han reportado ausencia de personas infectadas o un pequeño número de casos.
Por último, hacemos referencia al proyecto Vivir Mejor en Casa, que acaba de presentar el gobierno de Navarra33, dirigido a personas mayores vulnerables, frágiles, dependientes y a sus cuidadoras. El objetivo es ofrecer los apoyos necesarios para vivir en su casa, con su entorno social y comunitario, retrasando la institucionalización e intentando que los que deseen abandonar las residencias puedan volver a vivir en la comunidad. Para ello, hay que mejorar la atención domiciliaria y prestar los apoyos necesarios (viviendas adaptadas, personal de asistencia domiciliaria, etc.). El proyecto contempla tener en cuenta los deseos de las personas mayores que quieran vivir en casa, aun siendo vulnerables o dependientes, e intentar retrasar la institucionalización y favorecer la desinstitucionalización, siempre que sea posible.
Recientemente, el Ministerio de Derechos Sociales ha publicado la Resolución de 28 de julio de 2022, de la Secretaría de Estado de Derechos Sociales, por la que se publica el Acuerdo del Consejo Territorial de Servicios Sociales y del Sistema para la Autonomía y Atención a la Dependencia, sobre criterios comunes de acreditación y calidad de los centros y servicios del Sistema para la Autonomía y Atención a la Dependencia34. En este documento plantean un nuevo modelo residencial, dando 10 años para reconvertirse, pero no concretan cronograma. El acuerdo pactado compromete una ratio de 51 cuidadores: 43 gerocultores más personal profesional de segundo nivel (enfermeras, terapeutas ocupacionales, psicólogos) por cada 100 usuarios para 2030, que se alcanzará con un incremento progresivo cada año.
Discusión
La pandemia ha venido a confirmar la situación precaria en la que se encuentran las residencias en nuestro país, caracterizada por una falta de normativa y reglamentación, carencias estructurales en los centros residenciales, bajas ratios de profesionales y escasa cualificación de los mismos.
En cuanto al perfil del residente, se trata de una persona muy mayor, muy frágil, con gran dependencia, pluripatología y polimedicada. Sin embargo, no existe una identificación de las necesidades de cuidados, una clasificación del grado de dependencia y un registro donde encontrar el estado de salud de las personas institucionalizadas.
Desde el lado sanitario, la pandemia también ha sacado a la luz la poca capacidad que tiene el sistema sanitario, tanto la AP como el hospital, a la hora de asumir la atención de estos pacientes altamente dependientes, frágiles y complejos.
Durante la pandemia se ha evidenciado que una persona mayor en una residencia no recibe igual atención que la que recibe una persona mayor en su domicilio, aunque ambas tienen una médica o médico de familia y una enfermera o enfermero del CS asignados.
La coordinación sociosanitaria, que es clave y primordial, no acaba nunca de funcionar y, una vez más, ha fracasado y, aunque es un tema fundamental, no ha sido resuelto durante todos estos años. Se han ensayado distintos modelos como las comisiones sociosanitarias, consejerías y ministerios integrados o direcciones generales conjuntas. Se busca la integración de los servicios sociales y sanitarios, pero esto exigiría una legislación específica, una homologación entre profesionales y una cogobernanza social y sanitaria.
En definitiva, las estrategias que durante la pandemia respondieron a una situación puntual de emergencia:
- No fueron fruto de un análisis global de la situación, ni fueron fundamentadas en la evidencia y eficacia de experiencias previas que demostraron ser eficaces.
- En muchos casos, no fueron consensuadas por todos los niveles implicados en la atención de las personas mayores institucionalizadas.
- Sin embargo, algunas continúan implementadas sin esa reflexión y ese análisis necesario y deseado para mejorar realmente la situación de las personas ancianas en las residencias.
Existe consenso en trabajar para conseguir un modelo de atención centrado en la persona y un enfoque de cuidados de larga duración en un ambiente hogareño, donde la atención sanitaria corresponda al sistema público de salud desde la AP, con un abordaje personalizado y coordinado con el personal sociosanitario de la residencia, trabajando conjuntamente con visitas programadas a las residencias desde AP y realizando programas de educación para la salud con residentes y cuidadores, así como formación continuada conjunta con profesionales de la sanidad.
El personal de enfermería ha demostrado ser el colectivo de profesionales sanitarios más eficaz mejorando la atención de las personas mayores o logrando una menor incidencia de morbimortalidad entre los mayores institucionalizados, logrando disminuir la tasa de ingresos en hospitales. Planteamos que sea la enfermera o el enfermero el profesional que lidere estos centros y que haga la coordinación sociosanitaria con el resto de las instituciones y niveles de atención, siendo su contratación indiscutible2,12-14.
La figura de las enfermeras gestoras de casos también ha demostrado mejoras en la coordinación sociosanitaria, con visitas programadas a las residencias para el seguimiento de pacientes crónicos complejos y para resolver incidencias2,23,24. En este sentido, y siempre que existan ratios adecuadas a la atención de estos pacientes, la enfermera o el enfermero del CS podría asumir la cartera de servicios de los pacientes institucionalizados como si estuvieran en su domicilio.
Conclusiones
Como grupo de atención al mayor, para mejorar la atención sanitaria de las personas mayores que viven en las residencias, proponemos:
- Aceptar y asumir que la atención de los pacientes que viven en las residencias corresponde al personal médico y de enfermería de la AP. Para ello, es imprescindible reforzar la AP. Cualquier plan regional de mejora de la atención sociosanitaria en las residencias debe destinar, en primer lugar, los recursos humanos y materiales tanto para las residencias como para los CS. Es hora de que los cupos de los profesionales sanitarios médicos y de enfermería de AP y sus cargas de trabajo se adecuen al número de pacientes crónicos complejos, frágiles, grandes dependientes y mayores de 80 años. Se tendrá también en cuenta el número de residencias asignadas a cada CS.
- La cartera de servicios de AP se debe aplicar en igualdad de condiciones a los pacientes que residen en residencias, haciendo hincapié en los servicios del mayor, con dependencia, fragilidad, crónico complejo, vacunación, paciente polimedicado. La atención al paciente institucionalizado será continuada entre los profesionales de la residencia y los profesionales del CS. Es responsabilidad de todos los niveles sociosanitarios, AP, residencia y hospital el cumplimiento de la cartera de servicios en la población que está institucionalizada.
- Es necesario desarrollar las tecnologías de la información, con el fin de asegurar la continuidad asistencial real, que permita compartir la historia clínica de cada paciente entre AP, residencia y atención hospitalaria, y que favorezca la comunicación entre estos tres ámbitos vía informática, correo electrónico, videoconferencia o teleconsulta para agilizar y posibilitar una atención inmediata a los pacientes que residen en estos centros.
- Se debería tener un perfil farmacoterapéutico común entre los tres niveles y realizar protocolos comunes de atención y suministros en casos de oxigenoterapia, úlceras por presión, incontinencia, uso de pañales, control de los diabéticos.
- Creemos que las residencias, tanto públicas como privadas, deberían contar con una enfermera o enfermero responsable de cuidados que se pudiera coordinar con una médica o médico y con una enfermera o enfermero del CS, responsables de la coordinación con las residencias de la zona.
- Potenciar la coordinación entre AP y atención hospitalaria, sobre todo geriatría, así como con Salud Pública y Servicios Sociales. Lo ideal sería la integración de los profesionales sociosanitarios en una sola consejería con igualdad en formación, salarios, derechos y objetivos. Modelo de base territorial, integrado.
- Debemos ir hacia la desinstitucionalización poco a poco, creando unidades de convivencia hasta llegar al modelo hogar, comunitario, ecosistémico y centrado en la persona.
- Creemos que los recursos hay que ponerlos en los CS, donde el médico y la enfermera de AP representan seguridad, apoyo, equidad, continuidad de cuidados para las personas mayores y las familias, evitando ingresos innecesarios, realizando prevención primaria, secundaria y terciaria, detección precoz de la fragilidad y de la dependencia y una posible detección también precoz de los brotes epidémicos. Las unidades o servicios de soporte o los recursos específicos sanitarios para la atención a la residencia con actividades y funciones muy específicas nos parecen adecuados solo en casos muy extremos como la pandemia vivida, pero no para mantenerse en el tiempo.
- Hay que aumentar los recursos destinados a la atención a la dependencia a través de los fondos europeos, pero también los destinados al refuerzo de la AP, que trata también a pacientes dependientes en domicilios y que, además, debe asumir la atención de las personas mayores en sus centros residenciales.
La vejez, es una etapa más del ciclo vital, y se debe garantizar la continuidad de la atención con el resto de las etapas de la vida. España será en 2050 el país más envejecido del mundo junto con Japón, y esta es una realidad a la que no podemos dar la espalda. ¿Y si probamos a dotar adecuadamente a los CS para que realicen su labor en condiciones dignas, seguras y eficientes?