Introducción
Las úlceras genitales son un motivo de consulta frecuente y pueden generar ansiedad a quien las padece. Conocer que entre sus causas existen virus no relacionados con enfermedades de transmisión sexual es de especial relevancia, pues tiene diferentes consecuencias terapéuticas y pronósticas.
Caso clínico
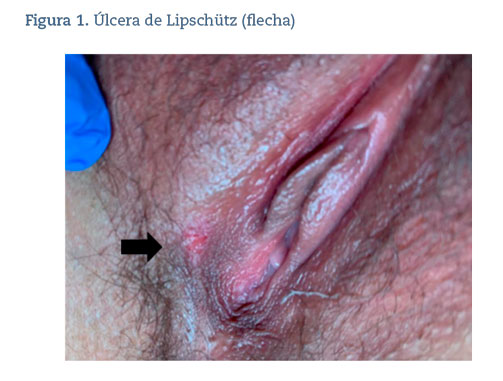
Presentamos el caso de una mujer de 28 años, sin antecedentes de interés, exposiciones a tóxicos ni relaciones sexuales de riesgo. Acudió a su médico de Atención Primaria por dolor genital en relación con una úlcera superficial solitaria en labio mayor derecho, de aproximadamente 1 cm de diámetro, con bordes irregulares, fondo hemorrágico limpio, no indurada y muy dolorosa a la palpación (figura 1). No tenía fiebre, secreción vaginal, adenopatías ni otras lesiones cutáneas, pero reconoció que días antes a la aparición de la lesión tuvo odinofagia con síntomas seudogripales por la que no consultó. Se hizo una citología ginecológica que fue negativa para virus de papiloma humano (VPH) y serologías luéticas que resultaron indeterminadas, por lo que se derivó a consulta de medicina interna. En el momento de la evaluación especializada, estaba asintomática y la lesión había desaparecido espontáneamente en una semana sin dejar cicatriz. Se completó el estudio con hemograma, reactantes de fase aguda, HLAB51, serologías de virus de inmunodeficiencia humana (VIH), virus hepatitis B y C (VHB, VHC), virus varicela zoster (VVZ) y virus herpes simple (VHS), siendo todos los resultados negativos y dentro de la normalidad. Destacaron la presencia de anticuerpos sifilíticos con RPR y TPHA negativos (interpretados por microbiología como falso positivo) y una inmunoglobulina M (IgM) de citomegalovirus (CMV) positiva.
Dada la resolución espontánea del cuadro clínico y posible asociación a viriasis previa confirmada con los resultados serológicos, se diagnosticó de úlcera genital de Lipschütz secundaria a primoinfección por citomegalovirus. Durante los siguientes 3 años presentó varias recurrencias de idénticas características (aunque con menor intensidad), que asoció a estrés. Al igual que el primer episodio, se trataron con paracetamol a demanda y povidona iodada tópica y se resolvieron en menos de 1 semana. Los controles analíticos realizados por su médico de Atención Primaria con hemograma, bioquímica con hierro y vitaminas-complejo B y nuevas serologías de sífilis (VDRL, TPHA, IgM e IgG) estaban dentro de la normalidad. Nuestra hipótesis es que se trata de reactivaciones del CMV latente, puesto que hasta el momento la paciente no cumple criterios clínicos de otras enfermedades sistémicas descritas en el algoritmo diferencial.
Discusión
La úlcera de Lipschütz es una entidad infrecuente, poco conocida e infradiagnosticada1-4. Inicialmente, se describió en niñas3-5 y mujeres jóvenes que aún no habían iniciado relaciones sexuales2,6, por lo que también se llamó úlcera virginal. Con el paso del tiempo, se vio que no era exclusiva de esa población, y la aparición creciente de casos en mujeres sexualmente activas1,7 motivó una nueva denominación: úlcera vulvar aguda no venérea.
Como este nombre indica, se trata de una o varias úlceras vulvares que cursan de forma aguda y no están causadas por enfermedades de transmisión sexual (ETS). Son precedidas por síntomas sistémicos inespecíficos como malestar general, astenia, mialgias, fiebre, tos6, odinofagia, cefalea2,4, diarrea3, adenopatías dolorosas6 o síndrome mononucleósido5,8. Estas lesiones se caracterizan por ser muy dolorosas, generalmente mayores de 1 cm, tener fondo necrótico o hemorrágico, bordes eritematosos irregulares y desaparecer de forma espontánea en pocas semanas sin dejar cicatriz1-7. En caso de ser úlceras múltiples, pueden mostrarse en patrón de espejo o imagen en beso6,9,10.
La etiopatogenia hoy en día sigue siendo desconocida1,2, aunque se cree que podría tratarse de una manifestación local de una infección sistémica, ocasionada por una respuesta inmune exacerbada a ciertos virus. A pesar de que en la mayoría de series y casos publicados no se ha conseguido determinar la causa2,3,5,6, se ha relacionado con múltiples agentes virales, sobre todo con el virus Epstein-Barr (VEB)4,7,9. Otros como CMV1,7, influenza A y B, adenovirus, virus de la parotiditis, e incluso SARS-CoV-28 han sido detectados en raras ocasiones.
El diagnóstico es clínico y por exclusión5,7. No existen unos criterios diagnósticos claros, estandarizados o definitivos9 y los publicados hasta ahora10 generan confusión en el concepto y controversia en su aplicación7. Es incuestionable la relevancia de hacer una buena anamnesis, conocer las diferentes entidades presentes en el diagnóstico diferencial y guiar las pruebas necesarias según el contexto clínico de cada paciente6. Además, es importante aclarar que algunos autores, probablemente por arrastre de la noción clásica, solo llegan a establecer el diagnóstico cuando no consiguen registrar ninguna causa, pues consideran excluyente un resultado positivo para un virus no venéreo6,10. Otros, por el contrario, sí aceptan diagnosticar úlcera de Lipschütz cuando identifican el patógeno implicado1,7. Creemos que esta contradicción influye gravemente en el infradiagnóstico y pensamos que parece más lógica la segunda posición por varios motivos: cumple la definición etimológica, explica mejor la presentación clínica y evolución observadas7 y correlaciona los resultados encontrados. Por ello, proponemos un esquema diagnóstico simplificado y más flexible, que permite además la clasificación de la úlcera de Lipschütz en secundaria (a virus no ETS) o idiopática (de causa desconocida tras un estudio exhaustivo) (tablas 1 y 2).
Si bien es cierto que la infección por CMV en inmunocompetentes puede ser asintomática o manifestarse como un síndrome mononucleósido, es poco común que curse con úlceras genitales. Cuando esto ocurre, se recomienda tranquilizar a la paciente (pues se trata de una infección no venérea)6 y pautar tratamiento sintomático1,2,6,7 ya que la curación es espontánea5. Si aparecen complicaciones, pueden ser necesarias diversas opciones que se deben individualizar: cicatrizantes, antisépticos, corticoterapia, antivirales, antibióticos de amplio espectro7,9 o desbridamiento quirúrgico10. Como muestra nuestro caso, es recomendable seguir la evolución para vigilar recurrencias (ocurren en una de cada tres pacientes)2 y descartar enfermedades sistémicas subyacentes5.
En conclusión, consideramos nuestro trabajo de interés científico porque el caso que presentamos apoya la existencia de uno de los virus implicados menos habituales y que puede causar recidivas. Además, aclaramos el concepto nominal, ampliamos la población afecta, aportamos un método diagnóstico simplificado (puesto que no hay consenso y sí controversia en los criterios descritos hasta ahora) y establecemos una clasificación pionera sobre las úlceras de Lipschütz. Con todo ello, pretendemos disminuir el infradiagnóstico actual e impulsar estrategias para que el conocimiento de esta patología avance en un futuro.
Agradecimientos
Se obtuvo el consentimiento escrito de la paciente para la publicación de este artículo.